Our Services
บริการของสมาร์ท

การให้คำปรึกษาเพื่อเตรียมมีบุตร (Preconception counseling)
คู่สมรสที่เตรียมตัวจะมีบุตร ควรปรึกษาแพทย์ เพื่อตรวจประเมินความพร้อมของร่างกาย ตรวจเลือดคัดกรองโรคติดเชื้อต่างๆที่อาจจะเข้าไปติดต่อทารกในครรภ์ได้แก่ ไวรัสเอชไอวี ไวรัสตับอักเสบ และซิฟิลิส ตรวจเลือดคัดกรองโรคทางพันธุกรรม เช่น โรคโลหิตจางธาลัสซีเมีย ตรวจเลือดเพื่อวัดภูมิคุ้มกันต่อโรคหัดเยอรมันและหากยังไม่มีภูมิคุ้มกันควรฉีดวัคซีนป้องกันให้เรียบร้อยก่อนตั้งครรภ์ แพทย์จะสั่งวิตามินและโฟเลตให้ฝ่ายหญิงรับประทานบำรุงร่างกายก่อนตั้งครรภ์ เพื่อให้บุตรที่เกิดมามีสุขภาพที่สมบูรณ์แข็งแรงสมดังปรารถนาของคุณพ่อคุณแม่

การให้คำปรึกษาภาวะมีบุตรยาก (Infertility counseling)
คู่สมรสที่ตั้งใจมีบุตรนานเกิน 6-12 เดือนแล้วยังไม่ตั้งครรภ์ แสดงว่าเป็นภาวะมีบุตรยาก ควรเข้ามาปรึกษาแพทย์เพื่อตรวจประเมินหาสาเหตุทั้งสามีและภรรยา และวางแผนการดูแลรักษาเพื่อให้มีบุตรต่อไป สำหรับฝ่ายภรรยา แพทย์จะซักประวัติอย่างละเอียด ตรวจร่างกาย ตรวจภายใน ตรวจอัลตร้าซาวด์ และตรวจระดับฮอร์โมนในเลือดเพื่อประเมินการทำงานของรังไข่ ในบางรายแพทย์อาจจะส่งเอกซเรย์เพื่อฉีดสีดูโพรงมดลูกและท่อนำไข่ สำหรับฝ่ายสามี แพทย์จะซักประวัติอย่างละเอียด ตรวจร่างกาย และส่งตรวจอสุจิ หากพบความผิดปกติของอสุจิ อาจตรวจฮอร์โมนในเลือดเพื่อประเมินการทำงานของอัณฑะ หลังจากประเมินหาสาเหตุทั้งฝ่ายสามีและภรรยาแล้ว แพทย์จะวางแผนร่วมกับคู่สามีภรรยา เพื่อเลือกแนวทางรักษาที่เหมาะสมที่สุดสำหรับคู่สมรสนั้นๆต่อไป

การตรวจระดับฮอร์โมนในเลือด
การตรวจระดับฮอร์โมนในเลือด ได้แก่ Antimullerian hormone (AMH), Follicle stimulating hormone (FSH), Luteinizing hormone (LH), Estradiol, Progesterone, Prolactin, Human chorionic gonadotropin (βhCG), Testosterone, Thyroid stimulating hormone (TSH), Free triiodothyronine (FT3), Free thyroxine (FT4) และฮอร์โมนอื่นๆ เพื่อประเมินการทำงานของรังไข่ในฝ่ายหญิง และประเมินการทำงานของอัณฑะในฝ่ายชาย เพื่อหาสาเหตุการมีบุตรยากและวางแผนการดูแลรักษาต่อไป
การตรวจคลื่นเสียงความถี่สูงหรืออัลตร้าซาวด์ (Sonography)
การตรวจคลื่นเสียงความถี่สูงหรืออัลตร้าซาวด์ ใช้เพื่อประเมินหาสาเหตุการมีบุตรยากในฝ่ายหญิง เช่น เนื้องอกมดลูก ติ่งเนื้อในโพรงมดลูก ความหนาและลักษณะของเยื่อบุโพรงมดลูก จำนวนและขนาดของฟองไข่ ถุงน้ำรังไข่ และพังผืดในอุ้งเชิงกราน และยังเป็นเครื่องมือสำคัญในการติดตามการตอบสนองในการกระตุ้นไข่ ประเมินความหนาและลักษณะของเยื่อบุโพรงมดลูกเพื่อเตรียมใส่ตัวอ่อน และช่วยในการเก็บไข่และใส่ตัวอ่อนกลับเข้าโพรงมดลูก
การตรวจอสุจิ (Semen analysis)
การตรวจอสุจิใช้เพื่อประเมินภาวะมีบุตรยากทางฝ่ายสามี โดยแนะนำให้งดการหลั่งอสุจิก่อนวันมาตรวจ 2-5 วัน และเข้ามาหลั่งอสุจิในห้องเก็บอสุจิที่ศูนย์ฯของเรา ทางห้องปฏิบัติการอสุจิจะประเมิน ปริมาตร pH จำนวนตัวอสุจิ การเคลื่อนไหว และรูปร่างอสุจิอย่างละเอียด เพื่อเป็นข้อมูลในการพิจารณาวางแนวทางการรักษาต่อไป

การฉีดอสุจิเข้าโพรงมดลูก (Intrauterine insemination, IUI)
การฉีดอสุจิเข้าโพรงมดลูกเป็นการรักษาขั้นเริ่มต้นและมีค่าใช้จ่ายไม่แพง โดยแพทย์จะให้ภรรยาทานยากระตุ้นไข่ในวันที่ 3-7 ของระดู หรือบางรายที่ภรรยาดื้อต่อยากระตุ้นไข่แบบรับประทาน แพทย์อาจใช้ยากระตุ้นไข่แบบฉีด หลังจากนั้นจะตรวจอัลตร้าซาวด์เพื่อประเมินจำนวนและขนาดฟองไข่และลักษณะความหนาของเยื่อบุโพรงมดลูกในวันที่ 12 ของระดู เมื่อพบว่าฟองไข่มีจำนวนเหมาะสมและขนาดโตเต็มที่ จะฉีดยาเพื่อให้ไข่ตก และนัด 24-48 ชั่วโมง มาทำการฉีดอสุจิเข้าโพรงมดลูก โดยสามีเข้ามาเก็บอสุจิที่ศูนย์ฯของเราในวันนั้น แล้วนำอสุจิมาผ่านกระบวนการเตรียมในห้องปฏิบัติการประมาณ 2 ชั่วโมง จากนั้นแพทย์จะใช้อุปกรณ์ที่เป็นสายท่อเล็กๆสำหรับฉีดอสุจิสอดผ่านช่องคลอดและปากมดลูกเข้าไปในโพรงมดลูก แล้วฉีดอสุจิของสามีที่ผ่านการเตรียมจากห้องปฏิบัติการแล้วเข้าไป ถ้าทำตามขั้นตอนที่ถูกต้องจะไม่รู้สึกเจ็บ หลังจากนั้นจะนัดกลับมาตรวจเลือดเพื่อประเมินการตั้งครรภ์ 10-14 วัน โดยมีอัตราการตั้งครรภ์ประมาณร้อยละ 10
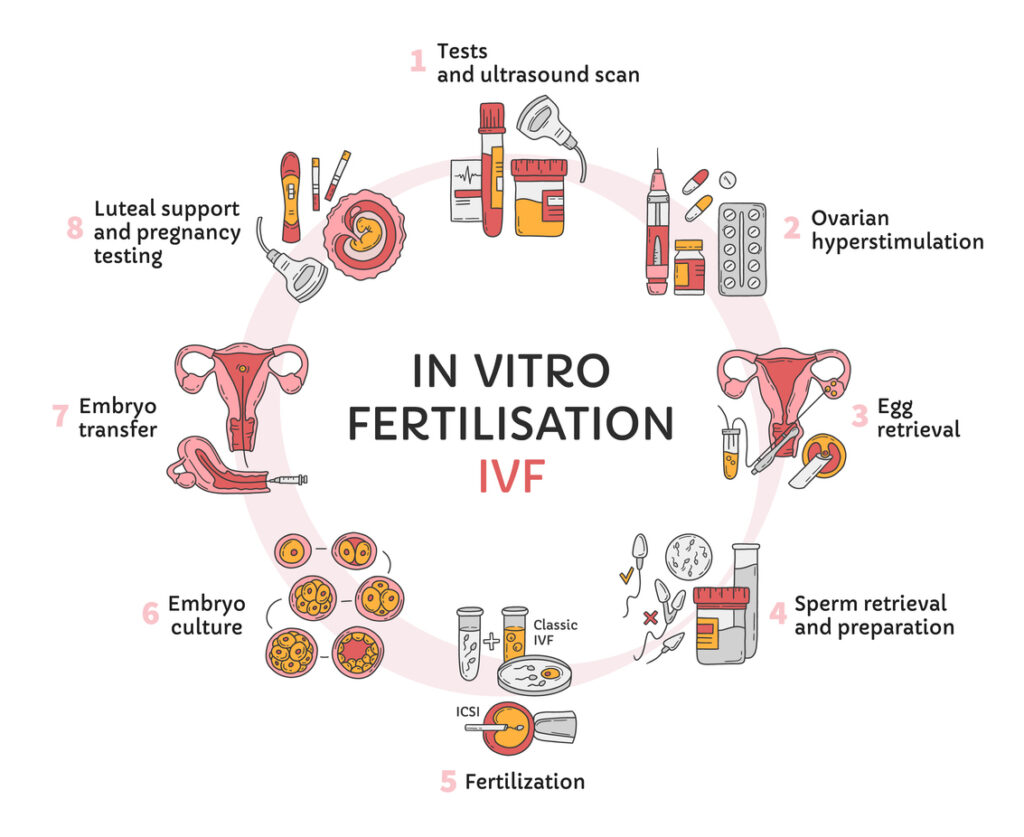
การปฏิสนธินอกร่างกายหรือเด็กหลอดแก้ว (In vitro fertilization, IVF)
การปฏิสนธินอกร่างกายหรือเด็กหลอดแก้ว เป็นการนำไข่จากภรรยาและอสุจิจากสามีมาปฏิสนธิในห้องปฏิบัติการ โดยแพทย์จะประเมินระดับฮอร์โมนในเลือดและอัลตร้าซาวด์ดูขนาดและจำนวนฟองไข่ตั้งต้นในวันที่ 2-3 ของระดู ถ้าพบว่าอยู่ในเกณฑ์เหมาะสม จะเริ่มฉีดยากระตุ้นไข่วันละครั้งต่อเนื่องทุกวัน เป็นเวลานาน 9-11 วัน ระหว่างนั้นแพทย์จะติดตามขนาดและจำนวนฟองไข่ด้วยอัลตร้าซาวด์ทุก 2-4 วัน จนพบว่าฟองไข่ส่วนใหญ่โตได้ขนาดที่เหมาะสม จึงฉีดยาให้ไข่สุกและนัดเก็บไข่ประมาณ 36 ชั่วโมงถัดมา
ในวันเก็บไข่ สามีเข้ามาหลั่งอสุจิในห้องเก็บอสุจิ ส่วนภรรยาต้องเตรียมงดอาหาร 6 ชั่วโมง และวิสัญญีแพทย์จะฉีดยาให้ภรรยาหลับ จากนั้นแพทย์จะใช้เข็มเจาะดูดไข่ผ่านทางช่องคลอดโดยใช้อัลตร้าซาวด์นำทาง ช่วงนั้นภรรยาจะไม่รู้สึกตัวและไม่เจ็บ ใช้เวลาเจาะดูดไข่ประมาณ 15-30 นาที หลังจากเจาะดูดไข่เสร็จ จะเริ่มตื่นรู้ตัวและรู้สึกหน่วงท้องเล็กน้อย แพทย์จะให้ภรรยานอนพักในห้องพักฟื้น 1-2 ชั่วโมง จนรู้สึกตัวดีและหายหน่วงท้อง จึงให้กลับบ้าน
ทีมนักวิทยาศาสตร์จะนำอสุจิของสามีและไข่ของภรรยามาเลี้ยงไว้ในตู้เพาะเลี้ยงเพื่อให้ปฏิสนธิกันเองภายนอกร่างกาย และเลี้ยงต่อให้แบ่งตัวจนกลายเป็นตัวอ่อนระยะบลาสโตซิสต์ในวันที่5 จากนั้นจึงนำมาใส่กลับโพรงมดลูกเพื่อให้ตั้งครรภ์ หรือนำไปแช่แข็งเพื่อไว้ใช้ในรอบต่อไป
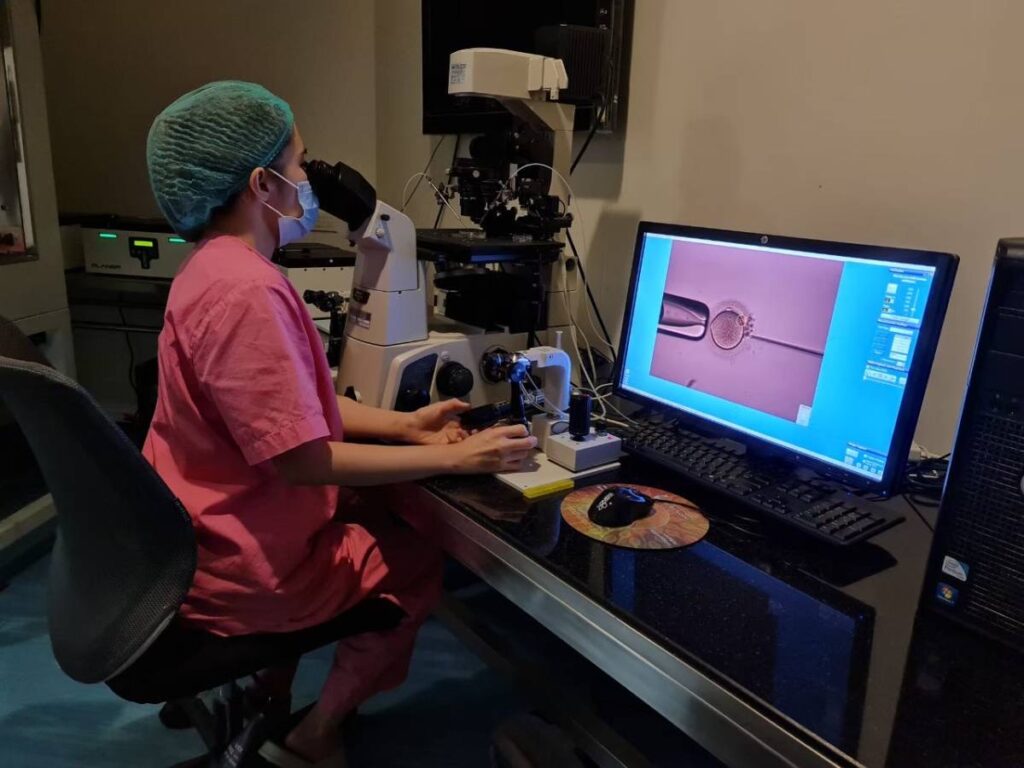
การทำอิ๊คซี่ (Intracytoplasmic sperm injection, ICSI)
เป็นการทำเพิ่มเติมจากการปฏิสนธินอกร่างกายหรือเด็กหลอดแก้ว โดยหลังจากที่เจาะดูดไข่ของภรรยาออกมาแล้ว แทนที่จะรอให้ไข่กับอสุจิปฏิสนธิกันเอง ทีมนักวิทยาศาสตร์จะใช้เครื่องมือพิเศษเลือกอสุจิที่ดีที่สุดของสามีและฉีดเข้าไปในเซลล์ไข่ของภรรยาใบละ1ตัว หลังจากนั้นเพาะเลี้ยงไข่ให้กลายเป็นตัวอ่อนระยะบลาสโตซิสต์ และใส่กลับโพรงมดลูก หรือแช่แข็งไว้ใช้รอบต่อไป
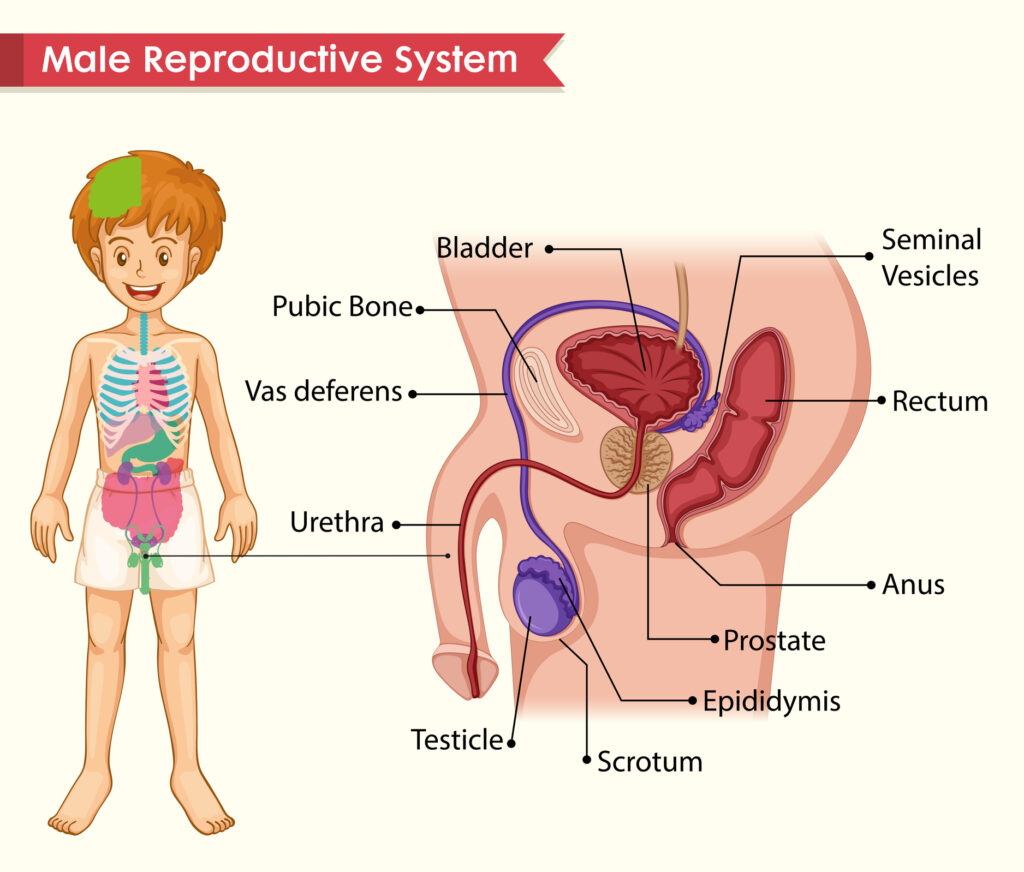
การเจาะดูดและการผ่าตัดเพื่อเก็บอสุจิที่อัณฑะ (PESA, TESE)
กรณีที่ฝ่ายชายไม่มีอสุจิในน้ำเชื้อที่หลั่งออกมา หรือไม่สามารถหลั่งอสุจิออกมาได้ วิสัญญีแพทย์จะฉีดยาให้ฝ่ายชายหลับและแพทย์จะใช้เข็มขนาดเล็กเจาะดูดอสุจิจากท่อพักอสุจิ (Epididymis) ซึ่งเป็นส่วนที่อยู่เหนือต่อลูกอัณฑะ (Testis) เรียกวิธีนี้ว่า Percutaneous epididymal sperm aspiration (PESA) ถ้าไม่สามารถดูดอสุจิออกมาได้ แพทย์จะทำวิธีที่เรียกว่า Testicular sperm extraction (TESE) โดยผ่าตัดเป็นแผลเล็กๆยาวประมาณ 1 ซม.ที่ลูกอัณฑะ และเก็บเนื้ออัณฑะชิ้นเล็กๆออกมา เพื่อหาอสุจิที่อยู่ในเนื้ออัณฑะ และเย็บปิดแผลที่ผ่าตัด อสุจิที่ได้จากวิธี PESA และ TESE จะมีจำนวนไม่มาก จึงต้องนำมาปฏิสนธิกับไข่ของฝ่ายหญิงโดยวิธีอิ๊คซี่ (ICSI) ต่อไป
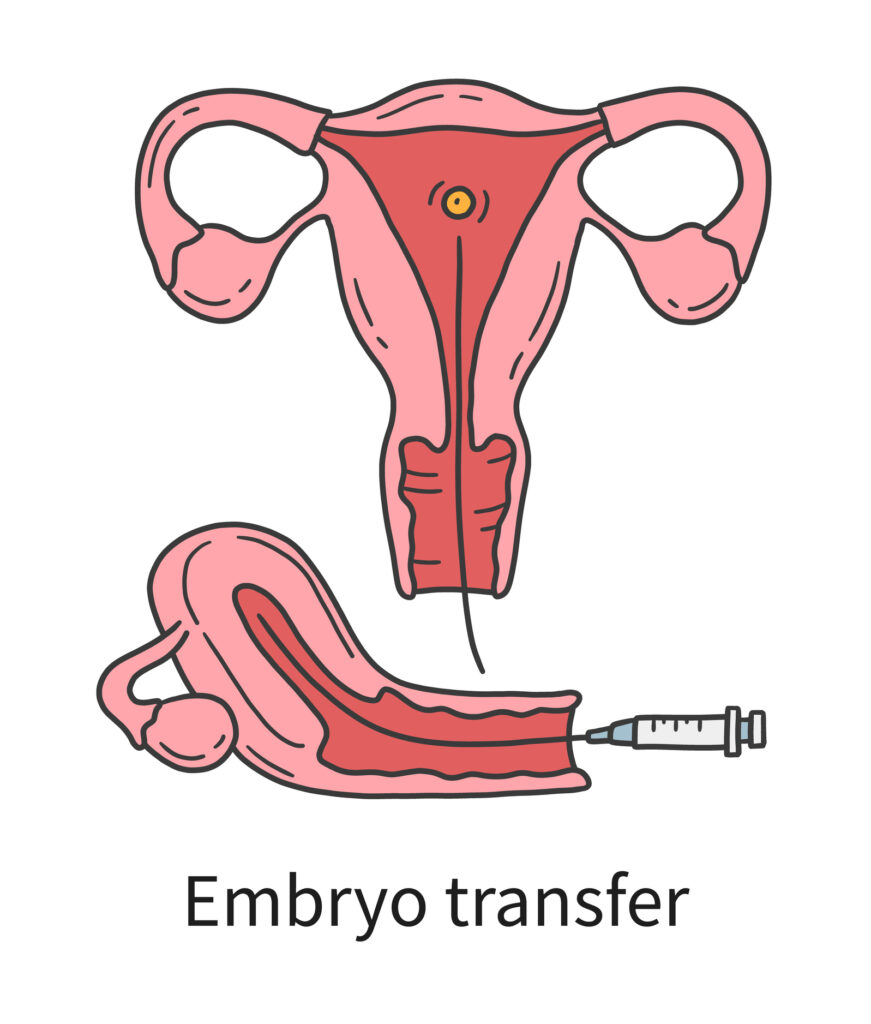
การใส่ตัวอ่อนเข้าโพรงมดลูก (Embryo transfer)
การใส่ตัวอ่อนเข้าโพรงมดลูกในรอบสด(รอบเดียวกับที่มีการเก็บไข่) หลังจากเก็บไข่ แพทย์จะให้ภรรยาใช้ยาฮอร์โมนชนิดรับประทานและสอดช่องคลอดเพื่อเตรียมเยื่อบุโพรงมดลูกให้พร้อม และนำตัวอ่อนที่เพาะเลี้ยง 5 วันจนถึงระยะบลาสโตซิสต์มาใส่กลับเข้าโพรงมดลูก
การใส่ตัวอ่อนเข้าโพรงมดลูกในรอบแช่แข็ง ภรรยาจะได้รับการเตรียมเยื่อบุโพรงมดลูกแบบใช้ฮอร์โมนหรือแบบรอบธรรมชาติตามรายละเอียดในหัวข้อถัดไป
ในวันใส่ตัวอ่อน ไม่จำเป็นต้องฉีดยาให้ภรรยาหลับเนื่องจากไม่เจ็บ ภรรยาควรเตรียมกลั้นปัสสาวะพอประมาณเพื่อให้ดูอัลตร้าซาวด์ที่หน้าท้องและเห็นโพรงมดลูกได้ชัดเจนในตอนใส่ตัวอ่อน อาจจะมีการให้ยาทางสายน้ำเกลือเพื่อลดการบีบตัวของมดลูก แพทย์จะใส่เครื่องมือตรวจภายใน จากนั้นสอดสายใส่ตัวอ่อนที่เป็นท่อขนาดเล็กๆผ่านปากมดลูก และใส่ตัวอ่อนที่เลือกไว้ 1-2 ตัวอ่อนเข้าไปในโพรงมดลูกตรงตำแหน่งที่เหมาะสมโดยการประเมินด้วยอัลตร้าซาวด์ ขั้นตอนนี้ภรรยาไม่รู้สึกเจ็บ คล้ายๆกับการตรวจภายใน ใช้เวลา 5-10 นาที หลังจากนั้นจะให้ภรรยานอนพักอีก 1-2 ชั่วโมง จึงกลับบ้าน โดยในสามวันแรกให้ลดกิจกรรมที่ไม่จำเป็น แพทย์จะให้ใช้ยาฮอร์โมนชนิดรับประทาน ชนิดทาหน้าท้อง และชนิดสอดช่องคลอดต่ออีกประมาณ 10 วัน และนัดมาเจาะเลือดตรวจการตั้งครรภ์
การเตรียมเยื่อบุโพรงมดลูกเพื่อใส่ตัวอ่อนในรอบแช่แข็ง (Endometrial preparation)
การเตรียมเยื่อบุโพรงมดลูกเพื่อใส่ตัวอ่อนในรอบแช่แข็ง เราสามารถเตรียมเยื่อบุโพรงมดลูกได้ 2 แบบ คือ แบบใช้ฮอร์โมน และแบบรอบธรรมชาติ
สำหรับรอบที่เตรียมเยื่อบุโพรงมดลูกแบบใช้ฮอร์โมน แพทย์จะตรวจฮอร์โมนในเลือดภรรยาในวันที่ 2-3 ของระดู ให้ฮอร์โมนรับประทานและทาที่หน้าท้องนาน 10-14วัน แล้วตรวจอัลตร้าซาวด์เพื่อวัดความหนา (ควรหนาประมาณ 8-15 มม.) และดูลักษณะที่เป็นสามชั้น (triple layer) ของเยื่อบุโพรงมดลูก จากนั้นจะเพิ่มยาฮอร์โมนแบบสอดช่องคลอด และนัดใส่ตัวอ่อนกลับเข้าโพรงมดลูกอีก 5-6 วันถัดมา
สำหรับรอบที่เตรียมเยื่อบุโพรงมดลูกแบบรอบธรรมชาติ ช่วงแรกภรรยายังไม่ต้องใช้ฮอร์โมน แพทย์จะตรวจอัลตร้าซาวด์เพื่อวัดจำนวนและขนาดฟองไข่ในวันที่ 12 ของระดู และติดตามดูอีก 1-2 ครั้ง จนพบว่าไข่ตก และวัดความหนา (ควรหนาประมาณ 8-15 มม.) และดูลักษณะที่เป็นสามชั้น (triple layer) ของเยื่อบุโพรงมดลูก จากนั้นจะให้ยาฮอร์โมนแบบรับประทานและแบบสอดช่องคลอด และนัดใส่ตัวอ่อนกลับเข้าโพรงมดลูกอีก 5 วันถัดมา

การตรวจพันธุกรรมในตัวอ่อน (Preimplantation genetic testing, PGT)
การตรวจพันธุกรรมในตัวอ่อน จะทำเมื่อตัวอ่อนอายุ 5-6 วัน ที่เป็นระยะบลาสโตซิสต์ ซึ่งจะมีเซลล์เกิน 120 เซลล์ เซลล์ชั้นในจะกลายเป็นตัวเด็ก และเซลล์รอบนอกจะกลายเป็นรก นักวิทยาศาสตร์จะใช้เลเซอร์เจาะเปลือกหุ้มตัวอ่อนและดึงเซลล์รอบนอกส่วนที่จะกลายเป็นรกจำนวนประมาณ 5 เซลล์ไปตรวจทางพันธุกรรม โดยไม่รบกวนคุณภาพตัวอ่อน หลังจากนั้นจะแช่แข็งตัวอ่อนดังกล่าวเพื่อรอผลตรวจทางพันธุกรรม แล้วเลือกตัวอ่อนที่มีผลตรวจปกติใส่กลับเข้าโพรงมดลูกในรอบแช่แข็งต่อไป
ตัวอ่อนบลาสโตซิสต์ที่รูปร่างสวย โดยทั่วไปจะมีจำนวนโครโมโซมผิดปกติ ไม่ครบ23คู่ อยู่ถึงร้อยละ 50-70 ซึ่งเมื่อใส่กลับเข้าโพรงมดลูก จะไม่ตั้งครรภ์หรือตั้งครรภ์แต่แท้งก่อน 12 สัปดาห์ และในภรรยาที่อายุ 35 ปีขึ้นไป จะมีโอกาสพบตัวอ่อนที่จะกลายเป็นเด็กผิดปกติปัญญาอ่อน เช่น ดาวน์ซินโดรม ประมาณร้อยละ 0.5-2 การตรวจพันธุกรรมตัวอ่อนจึงทำโดยตรวจจำนวนโครโมโซมทั้งหมด 23 คู่ (หรือบางที่เรียก 24 โครโมโซม เพราะนับ X กับ Y แยกกัน) เพื่อคัดกรองตัวอ่อนที่ผลตรวจปกติใส่กลับเข้าโพรงมดลูก และคัดกรองตัวอ่อนที่มีความผิดปกติทางพันธุกรรมทิ้งไป ทำให้อัตราการตั้งครรภ์สูง ลดโอกาสแท้งบุตร และป้องกันการเกิดเด็กที่ผิดปกติทางพันธุกรรม การตรวจพันธุกรรมในตัวอ่อนมีความแม่นยำร้อยละ 95-98 ดังนั้นเพื่อให้มั่นใจเต็มที่ควรตรวจคัดกรองทางพันธุกรรมของทารกในครรภ์อีกครั้งโดยวิธีเจาะเลือดคุณแม่หรือเจาะน้ำคร่ำเมื่ออายุครรภ์ 3-4 เดือน
ในคู่สมรสที่มีโรคที่ถ่ายทอดทางพันธุกรรมที่รู้ตำแหน่งยีนที่ผิดปกติ เช่นโรคโลหิตจางธาลัสซีเมีย เราสามารถใช้วิธีตรวจพันธุกรรมตัวอ่อนเพื่อตรวจหาว่าตัวอ่อนมียีนที่ผิดปกติหรือไม่ และเลือกตัวอ่อนที่ผลตรวจปกติใส่กลับเข้าโพรงมดลูกเพื่อให้ตั้งครรภ์เป็นทารกที่แข็งแรงต่อไป

การแช่แข็งตัวอ่อน (Embryo freezing)
การแช่แข็งตัวอ่อนเป็นการนำตัวอ่อนมาเก็บแช่แข็งไว้ในถังไนโตรเจนเหลวที่มีอุณหภูมิ -196 องศาเซลเซียสโดยวิธี Vitrification เพื่อเป็นการเก็บรักษาตัวอ่อนไว้ใช้ใส่กลับโพรงมดลูกในรอบแช่แข็ง ซึ่งร่างกายฝ่ายภรรยาจะอยู่ในสภาพพร้อมกว่ารอบสด(รอบกระตุ้นไข่) ทำให้อัตราการตั้งครรภ์สูงขึ้น หรือเพื่อเก็บรักษาตัวอ่อนแช่แข็งไว้ใช้ในอนาคตอีกหลายๆปี
ตัวอ่อนบลาสโตซิสต์ที่มีคุณภาพดีสามารถเก็บแช่แข็งไว้ได้นานหลายปี โดยคุณภาพยังคงดีเหมือนเดิมมากกว่าร้อยละ 95
การแช่แข็งอสุจิ (Sperm freezing)
การแข่แข็งอสุจิคือ การนำอสุจิมาแช่แข็งไว้ในถังไนโตรเจนเหลวที่มีอุณหภูมิ -196 องศาเซลเซียส เพื่อเก็บไว้ใช้ในภายหลังได้หลายปี เช่น กรณีสามีไม่สามารถมาในวันที่ทำการฉีดอสุจิเข้าโพรงมดลูกหรือวันที่ทำการเก็บไข่เพื่อปฏิสนธินอกร่างกาย กรณีที่ฝ่ายชายจะเข้ารับการรักษาทางการแพทย์ที่มีผลทำให้อสุจิลดลงหรือเสื่อมคุณภาพลงได้แก่ ผ่าตัดอัณฑะ ฉายแสงบริเวณอัณฑะ หรือ เคมีบำบัด

การแช่แข็งไข่ (Egg freezing)
การแช่แข็งไข่เป็นการนำไข่ของฝ่ายหญิงมาเก็บแช่แข็งไว้ในถังไนโตรเจนเหลวที่มีอุณหภูมิ -196 องศาเซลเซียสโดยวิธี Vitrification เพื่อเป็นการเก็บรักษาไข่ของฝ่ายหญิงไว้ใช้ในภายหลังได้หลายปี เมื่อต้องการมีบุตรจะนำไข่ที่แช่แข็งไว้มาปฏิสนธินอกร่างกายกับอสุจิสามีโดยวิธีอิ๊คซี่ จากนั้นเลี้ยงให้กลายเป็นตัวอ่อน และใส่ตัวอ่อนกลับเข้าโพรงมดลูกเพื่อให้ตั้งครรภ์ต่อไปแพทย์จะแนะนำให้แช่แข็งไข่ในกรณีต่อไปนี้คือ
กรณีที่ฝ่ายหญิงวางแผนมีบุตรหลังอายุ 35 ปี การเก็บไข่แช่แข็งไว้ก่อนในตอนที่อายุน้อยกว่าจะเป็นการช่วยเพิ่มโอกาสการมีบุตรในภายหลัง
กรณีที่จะเข้ารับการรักษาทางการแพทย์ที่มีผลทำให้จำนวนไข่ลดลงหรือเสื่อมคุณภาพลงได้แก่ ผ่าตัดรังไข่ ฉายแสงบริเวณรังไข่ หรือเคมีบำบัด
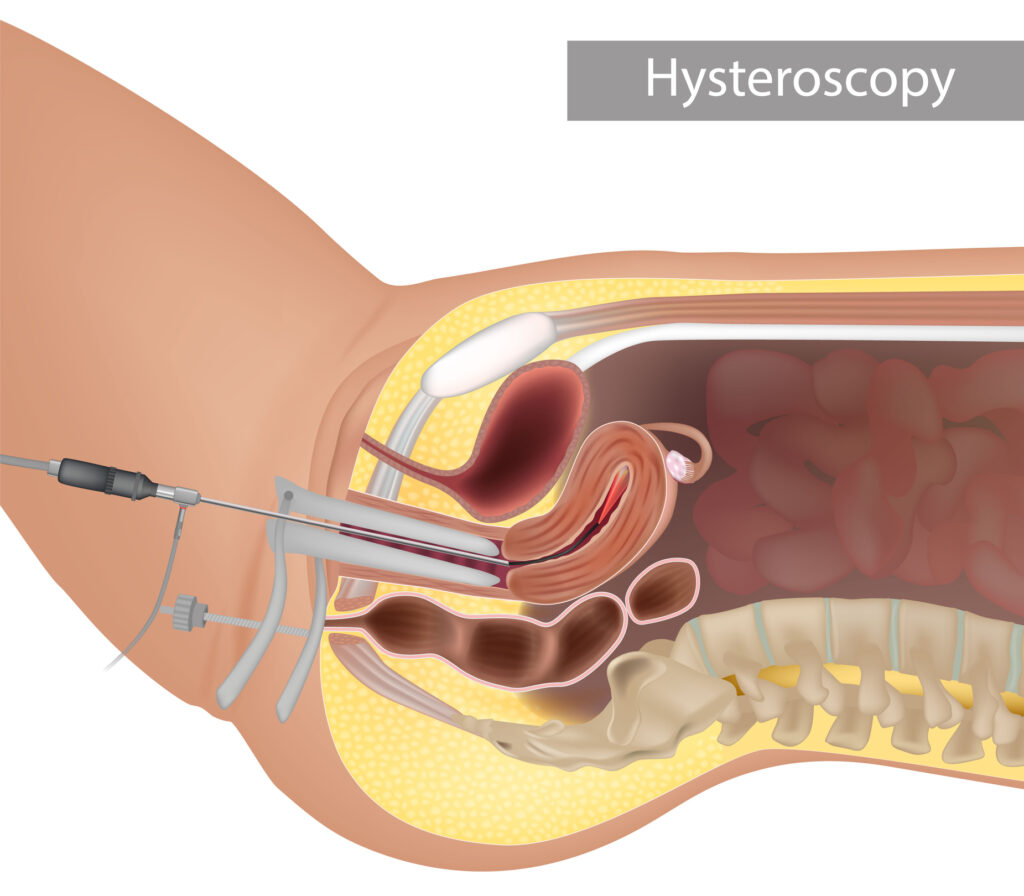
การส่องกล้องในโพรงมดลูก (Hysteroscopy)
การส่องกล้องในโพรงมดลูกคือการใช้กล้องส่องขนาดเล็กเท่าปากกาเพื่อประเมินพยาธิสภาพในโพรงมดลูก ซึ่งเป็นปัจจัยสำคัญในการตั้งครรภ์อย่างหนึ่ง โดยวิสัญญีแพทย์จะฉีดยาให้ภรรยาหลับ แพทย์จะสอดกล้องขนาดเล็กเท่าปากกาผ่านช่องคลอด ปากมดลูก เข้าไปในโพรงมดลูก กรณีที่พบความผิดปกติในโพรงมดลูก เช่น ติ่งเนื้อหรือพังผืดในโพรงมดลูก แพทย์จะใช้เครื่องมือเล็กๆ สอดผ่านกล้องเข้าไปตัดออก ใช้เวลาส่องกล้องประมาณ 15-30 นาที หลังจากส่องกล้องในโพรงมดลูกเสร็จ อาจจะรู้สึกหน่วงท้องเล็กน้อย จะให้พักในห้องพักฟื้น 1 – 2 ชั่วโมง และสามารถกลับบ้านได้ เราอาจจะส่องกล้องในโพรงมดลูกพร้อมกับการเก็บไข่ ทำให้ได้รับการฉีดยาให้หลับโดยวิสัญญีแพทย์เพียงครั้งเดียวและลดค่าใช้จ่ายลง

การดูแลช่วงตั้งครรภ์และคลอด
เมื่อทราบผลว่าตั้งครรภ์ แพทย์จะสั่งยาฮอร์โมนเสริมเพื่อประค้บประคองการตั้งครรภ์และป้องกันการแท้ง และติดตามการเจริญเติบโตของทารกในครรภ์อีก 1 – 2 เดือน หลังจากนั้นสามารถฝากครรภ์ต่อกับสูติแพทย์ทั่วไปได้ ในกรณีที่ต้องการฝากครรภ์ต่อที่ศูนย์ฯของเรา แพทย์ของเราก็จะดูแลฝากครรภ์ต่อเนื่อง และนัดไปคลอดที่โรงพยาบาลใกล้เคียงต่อไป

การตรวจคัดกรองทางพันธุกรรมของทารกในครรภ์ (NIPT)
เรามีบริการตรวจคัดกรองทางพันธุกรรมของทารกในครรภ์โดยการเจาะเลือดคุณแม่ตั้งครรภ์ เมื่ออายุครรภ์ 10-14 สัปดาห์ (NIPT, noninvasive prenatal testing) โดยวิเคราะห์หาสารพันธุกรรมของทารกที่ปนอยู่ในเลือดคุณแม่ตั้งครรภ์ (Fetal cell-free DNA) เพื่อคัดกรองความผิดปกติทางพันธุกรรมในทารก เช่น โรคดาวน์ซินโดรม

